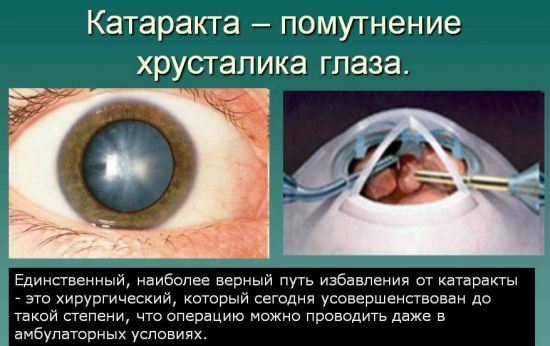
Хрусталик – это особая структура глаза, которая, по сути, представляет собой оптическую линзу. Он располагается в задней камере глаза. Толщина линзы очень медленно, но неуклонно увеличивается с возрастом. Катаракта – это помутнение хрусталика глаза или его капсулы. Прозрачность этой линзы обеспечивают водорастворимые белки. В основу развития патологии ложится их замена водонерастворимыми. Это вызывает воспалительный процесс и отек хрусталика.
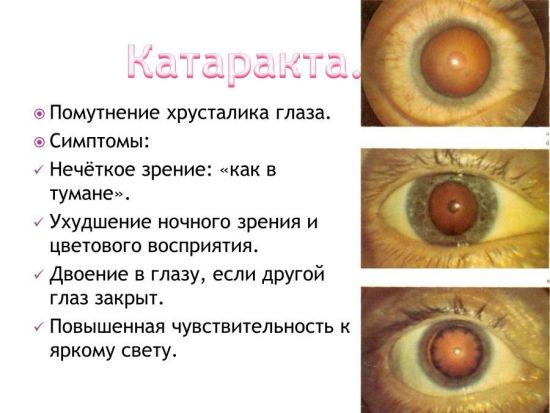
Ухудшение прозрачности проявляется в виде снижения остроты зрения. Через хрусталик проходят и фокусируются лучи солнца на сетчатке. Катаракта глаза – это хронический процесс со склонностью к прогрессированию. При заболевании зрение затуманивается, ухудшается ночное видение и чувствительность к яркому свету, ослабляется цветовое восприятие. Отсутствие своевременного лечения грозит потерей зрительной функции. С возрастом риск развития патологии увеличивается. Но с помощью профилактических мер можно отстрочить возникновение недуга.
ВНИМАНИЕ! Как показывают данные статистики, в пятидесяти процентах случаев слепоты причиной является катаракта.
Патология обычно медленно прогрессирует, однако некоторые формы развиваются стремительно и в короткое время могут привести к потере зрения. Катаракта остается актуальной проблемой в офтальмологии. В этой статье мы поговорим о том, почему возникает болезнь, как ее распознать на ранних стадиях и чем лечить.
Факторы риска
Катаракта может появиться в любом возрасте, но чаще всего она диагностируется после пятидесяти лет. Основным фактором, способствующим развитию процесса, является старение организма. Также специалисты выделяют и другие причины катаракты:
- сахарный диабет;
- авитаминоз;
- глаукома;
- резус-конфликт матери и ребенка;
- воспаление глазных структур;
- внутриутробные аномалии;
- вирусные инфекции у женщины, вынашивающей плод;
- травмы;
- длительная терапия кортикостероидами;
- эндокринные нарушения;
- близорукость;
- интоксикация;
- злоупотребление алкоголем;
- наследственная предрасположенность;
- радиационное или ультрафиолетовое излучение;
- ожог глаза;
- анемия;
- тяжелые инфекции;
- заболевания кожи;
- плохая экология.
ВАЖНО! Возрастные изменения способствуют развитию помутнения хрусталика.
В зависимости от причины, катаракта бывает врожденной и приобретенной. Первый вариант заболевания начинает проявляться уже с первых месяцев жизни грудничка. В тридцати процентах случаев причины врожденной патологии так и остаются неизвестными.
К факторам риска, которые в конечном итоге могут привести к помутнению хрусталика, можно отнести:
- несбалансированное питание;
- курение;
- отсутствие адекватной терапии при имеющихся хронических заболеваниях;
- травмы и воспаления глаза в анамнезе;
- алкоголизм;
- наличие у близких родственников катаракты;
- длительное лечение медикаментозными средствами.
Диабетическая катаракта – это распространённое осложнение при сахарном диабете. У диабетиков количество глюкозы увеличивается не только в крови, но и в самом хрусталике. Когда в хрусталик поступает вода, его волокна набухают, и из-за отека меняется сила преломления.
Симптомы
Симптомы катаракты зависят от того, на какой стадии протекает процесс. Первым признаком заболевания является снижение остроты зрения и искажение видения. Изображения, которые попадают в поле зрения, могут окрашиваться в желтый цвет.
Специалисты выделяют общие признаки заболевания:
- картинка становится нечеткой и расплывчатой;
- появление бликов и вспышек, особенно в темное время суток;
- двоение в глазу;
- искажение предметов. Больные могут видеть несуществующие полоски, шарики или мелкие пятна;
- ощущение, будто глаз покрыла пелена;
- трудности с чтением и письмом. Больной уже не может работать с мелкими деталями;
- ухудшение зрения в темноте;
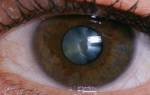
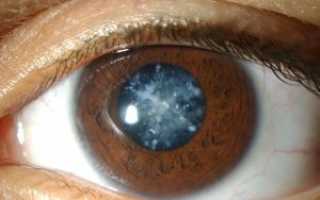
- зрачок приобретает белый мутный цвет;
- повышенная чувствительность к яркому свету;
- появление ореола на источнике света;
- ухудшение цветовосприятия. Оттенки блекнут. Возникают проблемы с распознаванием фиолетового и голубого цвета;
- кратковременное улучшение зрения;
- постоянная смена очков из-за стремительного ухудшения качества видения;
- в запущенных случаях болезни зрение утрачивается вплоть до светоощущения.
Первые признаки катаракты – это ухудшение зрения и затуманивание взгляда
Стадии
Помутнение хрусталика протекает в четыре основных стадии:
- Начальная. На этом этапе оптическая зона хрусталика не повреждается. В ранней стадии помутнение затрагивает лишь периферическую часть.
- Незрелая. Характеризуется значительным ухудшением зрения. Помутнение распространяется на центральную часть линзы.
- Зрелая. Ухудшение качества видения заметно прогрессирует, и больной может различать только свет и тень. Зрелая степень характеризуется помутнением всей площади хрусталика.
- Перезрелая. Происходит полное разрушение волокон линзы и растворение коркового вещества.
Начальная
У больного перед глазами начинают появляться темные полосы, но при этом острота зрения еще сохраняется. Этот этап может длиться от нескольких месяцев до десяти лет. Самостоятельно выявить недуг довольно сложно, так как в большей части хрусталика сохраняется прозрачность и ничто не указывает на прогрессирование процесса.
Расширение зон помутнения проявляется такими симптомами:
- зуд в глазах;
- болезненная реакция на свет;
- черные точки перед глазами;
- ореол возле источника света;
- желтоватый оттенок всех предметов;
- временное улучшение зрения.
Как правило, пациенты не обращают внимания на эти признаки и приходят к врачу гораздо позже.
Незрелая
Хрусталик приобретает выпуклую форму, повышается внутриглазное давление. Хорошо рассмотреть предмет удается лишь с близкого расстояния. На этом этапе помехи при зрении становятся более заметными. Возникают типичные симптомы катаракты:
- ухудшение качества видения;
- трудно разглядеть мелкие детали и буквы;
- появляется туман перед глазами;
- ухудшение цветоощущения;
- нечеткость и двоение предметов;
- боль в глазах при ярком свете;
- ухудшение ночного видения.
ВАЖНО! На этапе незрелой катаракты консервативная терапия уже не дает результатов.
Зрелая
Наблюдается полное помутнение хрусталика. Зрачок приобретает молочный оттенок. Больной может различать только движение предметов, но рассмотреть детали уже неспособен.
Для зрелой катаракты характерно появление таких симптомов:
- помутнение, затуманенность и размытость видения;
- при рассматривании предметов появляются пятна перед глазами;
- отсутствует четкость предметов;
- при взгляде на источник света появляются дискомфортные ощущения;
- быстро устают глаза;
- появляются затруднения при просмотре телевизора и чтении;
- даже при ношении очков снижается зрительная функция.
Единственным методом лечения зрелой катаракты является проведение оперативного вмешательства по замене хрусталика. Для остановки прогрессирования патологии могут назначаться лекарственные препараты в виде глазных капель, витаминов и аминокислот. После операции больным также назначается медикаментозная терапия, направленная на снижение показателей внутриглазного давления и улучшение трофики (питания) тканей.
Перезрелая
Это последняя стадия катаракты, характеризующаяся разрушением хрусталика. Линза уменьшается в размерах и приобретает желтый оттенок. Обезвоживание хрусталика приводит к тому, что на его капсуле образовываются складки, и он сморщивается. Единственным методом лечения является хирургическое вмешательство.
Перезрелая катаракта может вызывать серьезные осложнения во время оперативного вмешательства. Это может быть связано с трудностями совершения прокола для имплантации линзы. Также возможен разрыв капсульного мешка.
На начальном этапе консервативная терапия еще может дать хорошие результаты
Классификация
Хрусталик может быть поврежден на одном глазу или сразу на обоих, с учетом этих особенностей различают одностороннюю и двустороннюю катаракту.
В зависимости от локализации помутнения, заболевание делится на такие виды:
- ядерная;
- передняя;
- тотальная;
- задняя;
- кортикальная.
Помутнение хрусталик может иметь различную форму:
- чашеобразную;
- звездчатую;
- розеточную;
- дисковидную;
- веретенообразную.
В зависимости от плотности ядра катаракта бывает твердой и мягкой. Заболевание также бывает врожденным и приобретенным. Первый вариант никогда не прогрессирует и имеет ограниченную площадь. Приобретенная форма постоянно прогрессирует, поражая все новые участки хрусталика.
В зависимости от причин возникновения выделяют следующие разновидности катаракты:
- сенильная. Возникает в пожилом возрасте и составляет семьдесят процентов от всех случаев катаракты;
- осложненная. Чаще всего причиной становится глазная патология;
- травматическая. Причиной может быть проникающая или тупая травма;
- лучевая;
- токсическая;
- вторичная, развивающаяся на фоне других заболеваний.
Последствия
Независимо от того, какая причина вызвала заболевание, очень важно вовремя диагностировать патологию и приступить к лечению. Не вылеченная и поздно выявленная катаракта опасна появлением таких осложнений:
- амавроз – полная потеря зрения;
- вывих хрусталика, при котором происходит полное смещение или отрыв линзы от связки, которая ее держит. Патологический процесс вызывает резкое ухудшение зрения. Требуется проведение оперативного вмешательства;
- повышение внутриглазного давления;
- отслоение сетчатки;
- факолитический иридоциклит. Воспалительный процесс вызывает сильнейшую боль в глазу и голове. Сосудистая сетка глазного яблока становится красной или синюшной;
- увеличение размеров хрусталика, которое влечет за собой повышение внутриглазного давления;
- амблиопия – атрофические изменения в сетчатке. Чаще возникает у детей, чем у взрослых.
Катаракта у ребенка
Коварное отклонение не причиняет детям боли, поэтому родители могут даже не подозревать о развитии патологии, в то время как процесс в итоге грозит полной потерей зрения. В большинстве случаев у детей диагностируют врожденную форму. Приобретенная катаракта – это редко явление в детской практике.
На картинке видно, как выглядит катаракта
Врожденное помутнение хрусталика может быть следствием таких причин:
- недоношенность;
- генетическая предрасположенность;
- сахарный диабет у матери;
- прием антибиотиков тетрациклиновой группы в период вынашивания малыша;
- перенесенные беременной женщиной инфекционно-воспалительные заболевания.
Приобретенная форма возникает в результате других факторов, а именно:
- радиационное или лучевое излучение;
- черепно-мозговые травмы;
- травма глаза;
- офтальмологические операции;
- эндокринные нарушения;
- длительная терапия мощными медикаментозными средствами;
- инфекционно-воспалительные процессы;
- нарушение метаболизма;
- токсокароз;
- плохие экологические условия;
- ультрафиолетовое воздействие;
- курение и алкоголизм в подростковом возрасте.
ВНИМАНИЕ! Симптомы катаракты у новорожденного невооруженным глазом невозможно заметить.
К характерным симптомам катаракты у грудничков относятся:
- зрачки приобретают белый или серый оттенок;
- движения глазного яблока становятся быстрыми и неконтролируемыми;
- взгляд не может сфокусироваться на конкретном предмете;
- отсутствует наблюдение за движущимися объектами;
- изображение рассматривается преимущественно здоровым глазом;
- косоглазие;
- зуд, из-за которого кроха постоянно трет глаза руками.
В более старшем возрасте симптомы заболевания могут быть несколько другими:
- ухудшение зрения;
- затуманенность взгляда;
- ухудшение ночного видения;
- появление точек, полос, пятен;
- диплопия – двоение в глазах;
- чувствительность в свету;
- ухудшение цветовосприятия;
- проблемы с чтением, буквы расплываются.
Единственным методом лечения является операция. Если поражена только периферическая часть хрусталика, врачи обычно выбирают выжидательную тактику. Хирургия врожденной катаракты может быть запланирована уже в первые месяцы жизни малыша.
ВНИМАНИЕ! Катаракту невозможно вылечить народными средствами. Единственно верным решением является операция.
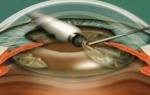
Перед операцией ребенку назначается диагностическое исследование для исключения сопутствующих катаракте патологий. Во время процедуры применяется общий наркоз. Если поражены оба глаза, проводится отдельно две операции. Суть операции заключается в удалении пораженной линзы и замене ее на имплантат.
После замены хрусталика ребенку назначаются специальные капли. В течение месяца запрещено прикасаться руками к глазу, тереть его и купаться. Для корректировки визуального восприятия может быть показано ношение очков или контактных линз. На протяжении всего реабилитационного периода необходимо наблюдаться у офтальмолога.
Лечение
Точный диагноз может поставить квалифицированный офтальмолог. Обследование включает в себя проведение проверки остроты зрения, периферического видения, цветового восприятия. С помощью щелевой лампы проверяется глазное яблоко. Офтальмоскопом диагностируется глазное дно.
Лечить катаракту следует как можно раньше. Это является главным залогом выздоровления и восстановления зрительной функции.
Лечение катаракты может проводиться в амбулаторных условиях
Медикаментозная терапия включает в себя использование глазных капель, которые улучшают обменные процессы в хрусталике. За счет стимуляции метаболизма замедляется процесс помутнения оптической линзы. Стоит заметить, что лекарственные препараты всего лишь предотвращают быстрое развитие недуга, но они не в состояние вылечить катаракту.
Полностью устранить патологию помогает микрохирургическая операция по удалению измененного хрусталика и замене его интраокулярной линзой (о том, какой искусственный хрусталик лучше выбрать, читайте здесь). Современная медицина позволяет проводить такие операции на любой стадии катаракты. Абсолютно бесперспективной считают операцию только в случае полной слепоты.
Процедура проводится в амбулаторных условиях. Пациент быстро возвращается домой. Если заболевание поразило оба органа зрения, сначала операция проводится на том глазу, который хуже видит. Более подробно об операции при катаракте рассказано в этой статье.
После операции больному накладывают стерильную повязку. Уже через несколько часов он хорошо видит прооперированным глазом. Для ускорения выздоровления и профилактики осложнений пациенту назначаются противовоспалительные и антибактериальные капли. Также могут потребоваться увлажняющие и гормональные препараты. О реабилитации после таких операций подробно рассказано на этой странице.
Профилактика
Профилактические мероприятия помогут снизить вероятность возникновения опасного недуга, особенно это касается лиц, находящихся в группе риска. Кроме того, профилактика способна замедлить развитие опасной болезни.
Комплекс профилактических мероприятий выглядит следующим образом:
- регулярное посещение офтальмолога один раз в год. Пожилым людям проходить профилактические осмотры необходимые каждые полгода;
- летом обязательно ношение солнцезащитных очков;
- отказ от вредных привычек, в частности, курения и алкоголизма;
- прием поливитаминных комплексов по показаниям врача. Для зрительного аппарата особую пользу приносит витамин Е;
- при диагностировании сахарного диабета постоянно контролируйте уровень глюкозы в крови;
- во время беременности избегайте массового скопления людей во избежание заражения вирусными инфекциями;
- если ваша профессиональная деятельность связана с вредными условиями труда, пользуйтесь индивидуальными средствами защиты;
- сбалансированный рацион питания, который должен включать в себя достаточное количество овощей, фруктов, антиоксидантов.
Универсального метода профилактики катаракты не существует. Важно вовремя распознать недуг и приступить к лечению. Прогнозировать полное восстановление зрительной функции даже после операции тяжело. Особенно это касается врожденной формы, так как в основу ее развития ложатся патологические изменения в нервно-рецепторном аппарате глаза. А это исправить хирургическим вмешательством невозможно.
Итак, катаракта – это коварное заболевание, которое в конечном итоге может вызвать потерю зрительной функции. Патология не щадит никого: ни детей, ни взрослых. Длительное время помутнение хрусталика может развиваться бессимптомно. Вот почему специалисты рекомендуют проводить регулярную диагностику у окулиста. Первыми жалобами пациентов становится ухудшение зрения, затуманенность видения, появление пятен и точек перед глазами. Единственным методом лечения является оперативное вмешательство.