Случается так: неопытные родители слишком поздно понимают, что у их ребенка чересчур шершавая кожа на теле, приносящая ему массу неудобств и дискомфорта. Между прочим, такое явление может быть признаком достаточно серьезных заболеваний, и важно вовремя пройти комплексное обследование в условиях детской поликлиники.
Причины
В первую очередь, стоит знать, что шелушение и сухость – это признак потери кожи влагой. Это приводит к растрескиванию и шелушению эпидермиса.
Шершавая кожа у младенца может быть вызвана списком следующих причин:
- Угревой сыпи, вызванной гормональными переменами в организме новорожденного;
- Пересушенного воздуха в месте проживания малыша;
- Нехватки жидкости, то есть, обезвоживания;
- Дефицита витаминов, минералов и полезных веществ в целом;
- Использования некачественной воды для купаний или иссушающих отваров на основе череды, ромашки или дубовой коры;
- Влияния неблагоприятных погодных условий;
- Частого применения промышленных гигиенических средств: шампуней, пенок и лосьонов для новорожденных;
- Злоупотребления детскими присыпками;
- Иссушение кожных покровов может быть итогом скрытой формы сахарного диабета. Его можно заметить по постоянно повышенному аппетиту, потребности в обильном питье и высоком уровне глюкозы;
- Врожденного гипотиреоза, при котором колени и локти на и ногах и руках соответственно, покрываются сухими участками кожи. Ее верхний слой не успевает обновляться из-за слишком медленного обмена веществ;
- Наследственности;
- Ихтиоза, при котором кожа со временем покрывается белесыми и сероватыми чешуйками, отслаивающими по мере обновления дермы;
- Гиперкератоза, в результате чего кожа на теле утолщает свой ороговевший слой. Сильней всего поражаются бедра, стопы, голова и колени, а сама болезнь может быть как наследственной, так и спровоцированной нехваткой витаминов. Гиперкератоз случается и после длительного потребления гормональных медикаментов, постоянных стрессов, болезней ЖКТ и даже после использования неподходящих ребенку порошков;
- Глистной инвазии;
- Атопического дерматита. По сути, это полноценная аллергическая реакция, в итоге которой сначала возникает одно шершавое пятно на коже у маленького ребенка, но из-за присутствия аллергена в питании или помещении дефекты распространяются по всей дерме.
ВАЖНО! Сухость кожи не всегда связана с серьезными болезнями. Шершавая кожа у ребенка может быть результатом воздействия сильного ветра.
Риск аллергии у ребенка повышается, если мать во время беременности принимала гормональные и другие медикаментозные препараты, курила, бесконтрольно пользовалась витаминными комплексами.
Грудное вскармливание частично защищает от аллергии. Кормящая мама должна питаться сбалансировано и правильно. Исключить из меню жареное, жирное, копченое и приправы. Важную роль играет наследственная предрасположенность к аллергии, наличие у родственников крапивницы, бронхиальной астмы и т. п.
При атопическом дерматите аллергенами могут выступать:
- Продукты питания, молоко матери, адаптированный молочные смеси. У более старших детей сыпь часто возникает после сладостей;
- Синтетическая одежда;
- Средства гигиены и бытовая химия;
- Шерсть животных;
- Табачный дым (пассивное курение).
Сухость может иметь локальный характер. Если произойдет инфицирование стрептококком, образуются корки с мокнутием и неприятным запахом. Однако такие явления могут быть результатом плохой гигиены, например, при срыгивании родители плохо вытирают малыша.
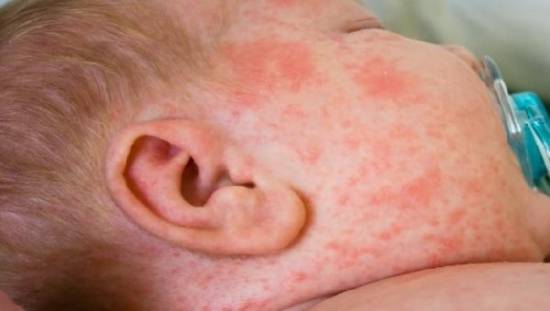
Угревая сыпь у новорожденных характеризуется покраснением, шершавостью и мелкими высыпаниями на коже, что обусловлено избытком гормонов в детском организме. Как правило, подобное явление исчезает к полутора-двум месяцам жизни ребенка, кожа малыша будет чистой и нежной без какого-либо лечения. Воздействие внешних факторов.
Наследственная патология. Речь идет о генетически обусловленной шершавости, когда рассматриваемое явление начинает проявляться в возрасте до 6 лет, чаще в 2-3 года. К подобным наследственным патологиям относятся: ихтиоз: в результате генных мутаций нарушается процесс ороговения кожных клеток. Кроме кожных проявлений, обязательно будут присутствовать нарушения функции внутренних органов; гиперкератоз: повышенное утолщение, ороговение поверхностного слоя кожи и нарушение его отторжения. Особенную выраженность шершавость и сухость кожи имеет в области стоп, на бедрах, локтях и голове.
Глистная инвазия. Редко, но присутствие паразитов в организме у ребенка может спровоцировать появление шершавых и сухих очагов на коже. Можно рассматривать это явление, как реакцию организма на присутствие токсинов.
Атопический дерматит. Чаще всего рассматриваемое явление возникает как раз на фоне этого заболевания, которое относится к аллергическим реакциям. Риск возникновения рассматриваемого явления у ребенка возрастает в случае, если во время беременности мать принимала гормональные препараты, бесконтрольно употребляла витамины, курила и в период вынашивания ребенка, и в период лактации. Если малыш длительное время находится на грудном вскармливании, то ему будет обеспечена отличная защита от аллергии, но в этом случае огромное значение имеет рацион питания матери, исключение из ее меню жареных, острых блюд, жирных продуктов.
Большое значение имеет и наследственная предрасположенность к аллергии не только по материнской линии, но и по отцовской. Аллергенами для ребенка могут стать: одежда из синтетических тканей; продукты питания (в том числе, и адаптированные молочные смеси, и молоко матери); аквариумные рыбки и корм для них; стиральный порошок и любые средства гигиены; шерсть домашних животных; табачный дым. Если шершавость и сухость кожи вызвана аллергической реакцией организма, то она может носить локальный характер – например, рассматриваемое явление имеет место быть за ушками у крохи.
Нередко к пораженным участкам кожи присоединяется стафилококковая инфекция, результатом чего будут корки, мокнутие с неприятным запахом. Обратите внимание: сухость и шершавость кожи за ушками может быть не патологическим явлением, а всего лишь нарушением правил ухода за ребенком. Например, при срыгивании рвотные массы могут затекать в заушную область и не удаляться вовремя.
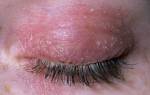
Шершавая кожа может быть признаком аллергии
Атопический дерматит
Появлению первых признаков АД способствует употребление в пищу белков коровьего молока (обычно при введении смесей), а также яиц, цитрусовых, клубники, земляники, овсяной и других каш. Реже сыпь возникает при носке одежды, выстиранной стиральным порошком.
Атопический дерматит (АД) — хроническое генетически обусловленное воспалительное поражение кожи аллергической природы. Его могут вызывать несколько и даже очень много факторов — аллергенов, поступающих в организм ребенка пищевым (с продуктами), контактным (при соприкосновении кожи с одеждой и т.д.) или респираторным путем (при вдыхании пыльцы, пыли).
Атопический дерматит у детей обычно развивается в раннем детском возрасте (чаще всего — в 2-3 месяца) и проходит к 3-4 годам, но может оставаться на всю жизнь. Стоит отметить, что дерматит у новорожденных появляется не ранее двух месяцев от рождения.
ВАЖНО! Сухая кожа у ребенка – это характерный признак атопического дерматита.
Риск развития атопического дерматита повышается при наследственной предрасположенности к аллергическим реакциям, а также если будущая мама употребляет в пищу большое количество аллергенов (например, цитрусовых, клубники и пр.), особенно в последнем триместре беременности.
Что происходит?
Атопический дерматит — это не болезнь кожи. Это проявление внутренних неполадок в организме ребенка и незрелости его желудочно-кишечного тракта. Ситуация выглядит следующим образом. Некие попадающие в организм вещества не усваиваются: не могут быть переварены в кишечнике, нейтрализованы печенью, или выведены почками и легкими. Эти вещества, в результате определенных превращений, приобретают свойства антигенов (чужеродных для организма веществ) и вызывают выработку антител. Комплексы антиген-антитело провоцируют появление сыпи.
Другой вариант: беременная женщина контактировала (ела, мазалась, дышала) с некими «вредностями». Употребляла шоколад, например. Белок какао вызвал появление антител у плода. В последствии, когда ребенок ест шоколад, антитела реагируют и появляется сыпь.
ВАЖНО! Любая аллергическая сыпь — это следствие. Причина — контакт организма с определенными веществами, которые именно для этого организма являются источниками аллергии — аллергенами.
Аллерген имеет возможность попасть в организм ребенка тремя естественными путями:
- Во время еды и питья — пищевая аллергия (самая частая);
- При непосредственном воздействии аллергена на кожу — контактная аллергия. Например, кожные изменения появились после того, как родители постирали вещи ребенка новым стиральным порошком;
- В процессе дыхания — дыхательная или респираторная аллергия.
Нередко найти конкретного виновного аллергии не удается.
Как проявляется?
Появлению первых признаков детского дерматита способствует употребление в пищу белков коровьего молока (обычно при введении смесей), а также яиц, цитрусовых, клубники, земляники, овсяной и других каш. Если малыш находится на грудном вскармливании, то диатез может проявиться как следствие употребления кормящей матерью этих продуктов. Реже сыпь возникает при носке одежды, выстиранной стиральным порошком.
Атопический дерматит протекает с обострениями и ремиссиями. Обострения кожных проявлений могут быть вызваны как нарушением диеты, так и резкой сменой погоды, сопутствующими заболеваниями, дисбактериозом, проведением прививок и т.д. В тоже время поездка на море может значительно улучшить состояние ребенка.
Патогномоничными признаками атопического дерматита являются:
- Выраженный сильный зуд кожи;
- Хроническое течение с неуклонным прогрессированием;
- Белый дермографизм, то есть после проведения по коже тупым предметом остается белая полоска;
- Наличие кожных элементов, к которым относятся пузырьки, прыщики, шелушение, образование подсыхающих корочек;
- Постепенно развивается сухость кожи.
Как правило, заболевание начинается у детей раннего возраста. Оно имеет хроническое прогрессирующее течение; периоды обострения сменяются периодами ремиссии.
Основными участками поражения при этом заболевании являются:
- Лицо;
- Естественные складки кожи;
- Наружные поверхности верхних или нижних конечностей.
Окончательно причины развития этого заболевания не установлены. Однако имеется целый ряд предрасполагающих факторов, которые повышают вероятность развития этого заболевания. К ним относятся:
- Наличие экссудативного диатеза у детей в раннем возрасте;
- Отягощенная наследственность (атопический дерматит имеется у одного из родителей);
- Нерациональное питание;
- Интоксикации;
- Метаболические нарушения;
- Неврологические нарушения;
- Заболевания желез внутренней секреции.
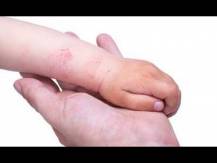
Атопический дерматит – распространенная причина шелушения кожи на спине, пальцах рук, ладонях
Основное место в лечении атопического дерматита отводится медикаментозной терапии. Ее подбирают таким образом, чтобы оказать влияние на все звенья патогенеза этого заболевания.
Комплексная терапия атопического дерматита подразумевает назначение следующих препаратов:
- Седативные;
- Психотропные;
- Антигистаминные, обладающие выраженной противоаллергической активностью;
- Мембраностабилизирующие, которые уменьшают выход противовоспалительных веществ;
- Витаминные;
- Пробиотики, которые улучшают состав кишечной микрофлоры.
ВАЖНО! Параллельно проводится коррекция иммунных нарушений, поэтому показано назначение либо иммуномодуляторов, либо иммуностимуляторов.
Для улучшения состояния ребенка педиатры часто советуют изъять из его рациона продукты, которые считаются наиболее «аллергенными»: мед, шоколад, какао, икру, цитрусовые, клубнику, орехи. Однако аллергия очень индивидуальна, и у конкретного ребенка ее могут вызывать такие продукты, на которые организм большинства людей не реагирует. Поэтому при наличии симптомов следует пройти аллергологическое обследование, в которое могут входить кожные пробы и/или анализ крови на наличие специфических иммуноглобулинов Е.
Многие родители не воспринимают диатез как серьезную проблему, потому что уверены, что ребенок его перерастет. К сожалению, так происходит не всегда – у многих атопический дерматит, заявляя о себе в детстве, сохраняется и во взрослом состоянии.
Возможен и другой неприятный сценарий. В аллергологии есть такое понятие, как «атопический марш». Его суть такова. У детей, склонных к аллергии, в раннем детстве обычно наблюдается атопический дерматит. Затем его проявления постепенно затухают, и кажется, что аллергия отступила. Однако к 5–7 годам она снова дает о себе знать, но уже не кожными проявлениями, а бронхиальной астмой, аллергическим ринитом (насморком) или обоими заболеваниями сразу.
Аллергический ринит отрицательно влияет на качество жизни, учебу. На его фоне нередко появляются осложнения. Так, у 30% детей, страдающих аллергическим ринитом, диагностируют аденоидиты, у 30% – часто повторяющиеся отиты, у 10% – заболевания гортани, в том числе ложный круп.
Опасность бронхиальной астмы, характеризующейся приступами удушья, очевидна. В подростковом возрасте проблемы с бронхами могут уменьшаться. Однако это случается не всегда. Высок ли риск астмы, во многом зависит от того, насколько сильными были проявления атопического дерматита. Согласно результатам длительного исследования, проведенного в Германии, при легкой форме дерматита с астмой по мере взросления сталкиваются около 30% детей, при тяжелой – порядка 70%.
Вот почему диатез ни в коем случае нельзя пускать на самотек, он требует адекватного лечения.
Лечение
При атопическом дерматите кожу смазывают специальными кремами, мазями, «болтушками», лосьонами. Цель их применения – уменьшить воспаление, устранить зуд, сделать кожу более увлажненной, увеличить ее защитные свойства.
Важно уменьшить контакт ребенка с аллергенами, а при возникновении реакции использовать антигистаминные средства. В тяжелых случаях по назначению врача применяют препараты из группы глюкокортикостероидов, в том числе и местные (мази, кремы и т. д.).
Ведение пациентов с АД является сложной клинической задачей. Безусловно, лечение должно быть комплексным, индивидуальным и зависеть от возраста ребёнка, формы и стадии заболевания. Современная терапия АД является патогенетической и направлена на устранение патологических нарушений в органах и системах, а также предупреждение обострений болезни. Кроме того, огромную роль играет личностный контакт родителей и врача, так как известно, что 90 % успеха в лечении кожных больных зависит от родителей.
Общие направления в терапии АД:
- диетотерапия;
- элиминационные режимы, контроль за окружающей больного средой;
- системная фармакотерапия;
- наружная терапия;
- уход за кожей;
- реабилитационное лечение;
- образовательные программы для членов семьи и самих пациентов.
Диета – это важный элемент лечения аллергической сухости эпидермиса
Диетотерапия является важнейшим фактором комплексного лечения детей с АД и начинать её необходимо ещё до рождения ребёнка, особенно в семьях с отягощённым аллергическим анамнезом. Доказано, что адекватно подобранная гипоаллергенная диета ускоряет клиническое выздоровление, способствует улучшению прогноза и исхода заболевания.
В ходе проведенного в США исследования было выявлено, что за 93 % случаев пищевой аллергии ответственны 8 пищевых продуктов (в порядке убывания аллергенной значимости): яйца, арахис, молоко, соя, лесные орехи, рыба, ракообразные, пшеница.
Особые трудности возникают при составлении гипоаллергенной диеты у детей первого года жизни, так как у них наиболее часто выявляется сенсибилизация к белкам коровьего молока (БКМ). При выявлении пищевой аллергии у детей, находящихся на естественном вскармливании необходимо:
- полное исключение из рациона кормящей матери цельного молока;
- назначение гипоаллергенной диеты на весь период лактации с учётом аллергенного потенциала продуктов;
- в исключительных случаях (!) при неэффективности проводимого лечения – ограничение материнского молока за счёт введения в пищевой рацион ребёнка лечебной смеси на основе гидролизатов белка.
При аллергии к пыльце растений в период поллинации необходимо герметизировать окна, ограничивать прогулки в ветреную и солнечную погоду, с осторожностью использовать средства гигиены, содержащие растительные компоненты. Кроме того, в лечении больных с АД необходимо иметь в виду и неспецифические, неаллергенные факторы обострения, к которым относятся стресс, экстремальные значения температуры воздуха и влажности, интенсивная физическая нагрузка, инфекционные заболевания
.
Помимо этого, все пациенты с АД независимо от выявленной сенсибилизации, должны соблюдать общие правила по созданию гипоаллергенного быта:
- минимальное количество пылесобирающих поверхностей в доме;
- хранение книг, игрушек, одежды только в закрытых шкафах;
- ежедневная влажная уборка и проветривание;
- обрабатывать мягкую мебель, кровати антикарицидными спреями 1 раз в 6 месяцев;
- использование воздухоочистителей, особенно в период цветения;
- не держать комнатные растения в комнате больного с АД;
- не держите в доме животных. Помните: не бывает неаллергенных животных! При наличии – регулярно мыть специальными гипоаллергенными шампунями;
- обрабатывать ванную комнату антимикотическими растворами не реже 1 раза в месяц;
- использование специальных гипоаллергенных постельных принадлежностей, изготовленных из синтетических материалов с ежемесячной стиркой;
- не использовать резкопахнущие средства бытовой химии, заменив их на специализированные гипоаллергенные средства;
- не курить в доме.
Фармакотерапия АД включает в себя как системную, так и наружную терапию. Среди медикаментозных средств системного воздействия применяют: антигистаминные и мембраностабилизирующие препараты, системные энзимы; витамины; препараты ненасыщенных жирных кислот; иммуномодуляторы, однако бесспорно предпочтение отдается антигистаминам.
Эффективность этих препаратов обусловлена тем, что, блокируя H1-рецепторы гистамина они подавляют воспалительный процесс в коже и уменьшают клинические проявления АД. Антигистаминные препараты I поколения – тавегил, супрастин, фенистил, диазолин, фенкарол, перитол – несмотря на развитие ряда побочных эффектов, до сих пор применяются в терапии детей, страдающих АД. Наиболее частыми нежелательными эффектами являются:
- седативное действие;
- постепенное снижение их терапевтической активности;
- возможное развитие слабости, усталости, сухости во рту, запора.
Ускорение восстановления нормальной микрофлоры можно добиться с помощью кисломолочных продуктов (ацидофилин, бифидок, бифилайф, биокефир) при условии их индивидуальной переносимости.
Необходимым условием комплексной терапии гастроинтестинальных проявлений у детей с АД является также одновременное восстановление ферментативного статуса, коррекции дискинезий кишечника и билиарной системы, разумное использование энтеросорбентов.
Среди витаминных препаратов, используемых в терапии АД, наиболее безопасными, с точки зрения развития аллергических реакций, являются витамин В6 (пиридоксаль фосфат) и В5 (пантотенат кальция). Данные витамины способствуют более быстрому уменьшению воспалительных изменений на коже, улучшению функционального состояния коры надпочечников и печени. Перспективным является применение b-каротина, повышающего устойчивость клеточных мембран, регулирующего процессы ПОЛ и стимулирующего иммунную систему.
Одной из немаловажных проблем при лечении АД является вторичная инфекция, требующая специфической терапии. Наиболее эффективными являются антибиотики из группы макролидов (сумамед, клацид и др.) ввиду высокой чувствительности к ним возбудителей и наименьшего риска побочных аллергических реакций.
Следует помнить, что ребёнок, страдающий АД, имеет повышенную чувствительность ко многим факторам окружающей среды. В связи с этим выбор фармакологических препаратов должен быть крайне осторожным и взвешенным. Полипрагмазия в отношении детей с АД недопустима!
За последние годы предложено немало новых средств и методик лечения АД. Однако ведущее место в комплексном лечении АД занимает наружная терапия. Местная терапия направлена на купирование проявлений кожной аллергии, устранение зуда, восстановление поврежденного эпителия и улучшение барьерных функций кожи, а также лечение вторичной инфекции.
Различные формы лекарственных препаратов назначаются последовательно, с учётом стадии и формы заболевания.
Так как основой патогенеза АД является аллергическое воспаление кожи, основным направлением наружной терапии является его подавление. Противовоспалительные наружные средства можно разделить на две основные группы: топические глюкокортикостероиды (ГКС) и противовоспалительные препараты, не содержащие глюкокортикостероидов.
Все дети с АД обязательно нуждаются в ежедневном купании, которое очищает и увлажняет кожу, улучшает проникновение лекарственных препаратов, предотвращает инфицирование и доставляет удовольствие ребёнку. При купании следует соблюдать простые правила:
- вода должна быть тёплой и дехлорированной (отстаивание в течение 1-2 ч);
- не растирать кожу мочалками;
- использовать нейтральные (pH 5,5) моющие средства;
- после купания кожу промокнуть (не вытирать досуха!);
- нанести на влажную кожу специальные смягчающие средства.
В последнее время на рынке появилось достаточное количество специализированных средств по уходу за кожей больных с АД. Это существенно упрощает задачу практических врачей и повышает эффект от терапии .
Все указанные средства гипоаллергенны и некамедогенны, т. е. не способствуют образованию угрей. Они пригодны для ухода за кожей детей всех возрастных групп (в т. ч. новорождённых) и взрослых.
Видео по теме: