Содержание
Органы зрения человека – сложнейшие и уникальные структуры, где все продумано природой и взаимосвязано между собой. Каждый из элементов выполняет определенные функции, благодаря их слаженной работе человек получает ясную, красочную и объемную зрительную картинку. За центральное зрение, четкость и цвет изображения отвечает так называемое желтое пятно, в офтальмологии его называют также макулой. Макула расположена на задней стенке сетчатки, ее диаметр не превышает 5 мм. Но этот крошечный орган крайне важен для обеспечения полноценного зрения.
Если глаза травмируются или воспаляются, в глазных структурах может скапливаться жидкость. При скоплении жидкости в области сетчатки развивается макулярный отек. Это явление достаточно распространено и не считается самостоятельной патологией, а лишь последствием и сопутствующим симптомом травмы или другого заболевания. Застой жидкости в глазных структурах негативно влияет на качество и остроту зрения, потому обязательно следует установить его причину и устранить.
Для информации: даже если отечность макулы привела к нарушению зрительных функций, это явление в большинстве случаев обратимое. При корректном лечении качество и острота зрения полостью восстанавливаются, но следует набраться терпения: на это потребуется от двух месяцев до года. Но если с отечностью не бороться, зрение будет стабильно ухудшаться и в итоге может быть утрачено полностью.
Причины
Причины макулярного отека могут быть как внешними, так и внутренними. Важно точно установить, что именно спровоцировало скопление жидкости в области сетчатки, так как от этого зависят дальнейшие действия и методы лечения.
Постоянные стрессы, усталость, недосыпание и эмоциональные переживания серьезно влияют на обменные процессы в организме и становятся причиной ряда патологий у современного человека
К внутренним факторам, провоцирующим отечность макулы, относятся:
- Офтальмологические заболевания. Близорукость, дальнозоркость, астигматизм, дистрофия или отслойка сетчатки глаза, глаукома, увеит, воспалительные процессы в органах зрения, нарушение обменных процессов – любая из этих патологий может сопровождаться скоплением жидкости и отеком макулы.
- Хронические заболевания, не связанные напрямую с органами зрения. При сахарном диабете, пороках сердца, патологиях сосудов и кровообращения, дисфункциях почек, заболеваниях головного мозга тоже может образоваться макулярный отек.
- Бактериальные инфекции и вирусы, в том числе ВИЧ, СПИД, токсоплазмоз.
- Сотрясение мозга и травмы головы, затрагивающие отдел, отвечающий за обработку центрального зрительного восприятия.
- Хирургические операции на органах зрения – например, удаление катаракты.
- Новообразования любых форм, видов и этиологии в органах зрения.
- Эмоциональные встряски, стрессы.
- Аллергическая реакция, стремительно развивающийся анафилактический шок.
- Длительное отравление организма токсическими веществами, например, постоянное вдыхание испарений химических веществ или тяжелых металлов.
Самостоятельно установить факторы, спровоцировавшие нарушение оттока внутриглазной жидкости и ее скопление в сетчатке, практически невозможно. Точно выяснить причину небезопасного для зрения явления может только врач-офтальмолог с использованием специальной диагностической аппаратуры и тестов.
Как распознать отек
Начальная стадия развития отека протекает бессимптомно. Если пациент внимательно следит за своими ощущениями и состоянием организма, он сможет вспомнить, что не так давно переносил внезапную и краткосрочную утрату остроты зрения. Поскольку спустя несколько секунд все возвращается в норму, человек не обращает внимания на нетипичное явление и вновь вспоминает о нем только при опросе в кабинете у врача-офтальмолога.
Непереносимость дневного света при искажении зрительной картинки – типичный симптом отечности макулы в прогрессирующей стадии
Побуждением к посещению окулиста являются такие характерные симптомы отечности макулы:
- нечеткое центральное зрение. Пациент видит окружающие предметы, словно сквозь пелену тумана или потоки воды. Вначале размытость зрительной картинки появляется только по утрам, затем данный симптом присутствует постоянно;
- искривление ровных линий. Ввиду того что в окружающих сетчатку тканях скапливается жидкость, она приподнимается и деформируется. По этой причине ровные линии кажутся извилистыми или изломанными;
- изменение цветового восприятия. Зрительная картинка становится менее яркой и контрастной, отмечается смещение цветов в сторону розовых оттенков. Данное явление непостоянно, качество цветовосприятия может изменяться, ухудшаться или восстанавливаться на протяжении дня;
- фоточувствительность. На ранних стадиях пациенту больно смотреть только на источники яркого света. По мере прогрессирования и увеличения отека непереносимым становится даже обычный дневной свет в окне.
Отек макулы может сопровождаться и другими признаками, какими именно – зависит от причины его развития. При сотрясении мозга или травмах головы пациент может жаловаться на двоение в глазах, тошноту, рвоту, сильные головные боли. При офтальмологических патологиях, как правило, отмечается покраснение конъюнктивы и глазного белка, зуд, жжение, при бактериальной инфекции – гнойные выделения, скапливающиеся в уголках глаз. Обо всех необычных симптомах и явлениях следует сообщить лечащему врачу. Это облегчит постановку корректного диагнозу и выбор оптимальной схемы лечения.
Разновидности патологического явления
Классификация отека проводится с учетом трех основных критериев:
- причины отечности желтого пятна;
- клиническая картина патологии;
- динамика заболевания.
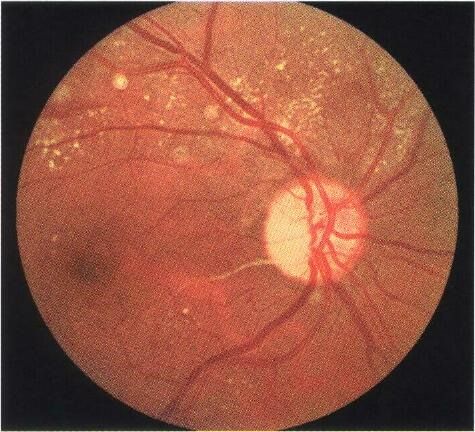
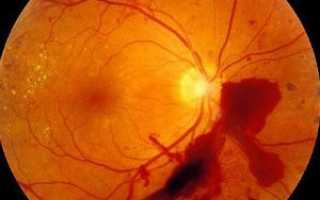
На фото показано, как выглядит диабетический макулярный отек при осложненном сахарном диабете
Исходя из этого, выделяют такие разновидности патологии:
- Диабетический макулярный отек. Является одним из проявлений диабетической ретинопатии – распространенного осложнения сахарного диабета. Когда у человека стабильно повышен уровень глюкозы в плазме крови, сосуды становятся хрупкими, их стенки утрачивают эластичность, проницаемость повышается. На запущенной стадии основного заболевания происходит поражение мелких капилляров сетчатки, через их поврежденные мембраны постоянно просачивается кровь к желтому пятну. Как результат – отечность и нарушение зрения.
- Фокальный отек – центральная область сетчатки остается неповрежденной, страдают только небольшие участки.
- Диффузный – поражения охватывают всю площадь сетчатки, в том числе и центральную часть. Такой вид патологии является наиболее сложным в лечении, часто приводит к необратимым нарушениям зрительных функций.
- Кистозный – при такой форме в тканях макулы вначале появляются небольшие полости, заполненные жидкостью. По мере увеличения полости начинают давить на сетчатку и стенки сосудов, это провоцирует развитие воспалительного процесса и образование инфильтрата.
- Дистрофический – отечность развивается на фоне дистрофических изменений сетчатки глаза. Возникают они, как правило, у людей пожилого возраста по причине естественного износа тканей органов зрения и возрастного изменения обменных процессов. Чтобы компенсировать недостаток питательных веществ, организм начинает формировать новые сосуды. Это патологические элементы, неспособные полноценно функционировать. Они прорастают в сетчатку и желтое тело, заполняют их кровью и лимфой и тем самым провоцируют отечность.
Лечение каждой из форм патологического явления будет различным. Чтобы определить оптимальные методы, врач проведет тщательное обследование пациента с использованием специальных приборов и инструментов.
Диагностические методы
Вначале врач в деталях опросит пациента и проведет визуальный осмотр органов зрения. Важно подготовиться к визиту, вспомнить все перенесенные патологии, травмы органов зрения и хирургические вмешательства на глазах, расспросить родственников, не страдали ли они нарушениями зрения, в каком возрасте и какими именно, чем окончилось лечение. Если у пациента есть хронические заболевания и он регулярно принимает какие-либо медикаменты, об этом тоже нужно сообщить врачу.
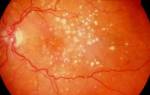
Макулярный отек сетчатки можно диагностировать уже на основе жалоб пациента, но для определения вида и степени поражений понадобится провести инструментальную диагностику
Для точного определения формы и степени тяжести поражений, могут применяться такие методы инструментальной диагностики:
- Оптическая когерентная томография (ОКТ). При таком исследовании врач может установить размеры сетчатки, ее толщину, получить изображение в срезе. Это важно для определения локализации поражений и степени их тяжести.
- Ретинальная томография. Этот метод позволяет определить те же параметры, применяется, если после ОКТ получено недостаточно информации.
- Флуоресцентная ангиография. Внутривенно вводится окрашивающее вещество, после чего органы зрения подсвечиваются. Такой метод помогает выявить пораженные сосуды, степень проницаемости их стенок и установить причину скопления жидкости в области сетчатки.
В обязательном порядке будет проведена офтальмоскопия для определения остроты зрения. Выявить макулярный отек такими методом можно только на поздних стадиях, когда поражения уже обширны и заметны, потому он не является основным и значимым при ранней диагностике патологии.
Как лечить отечность желтого пятна
В современной офтальмологии применяются три основных схемы лечения отечности желтого пятна:
- консервативные методы – при незначительных поражениях сетчатки и макулы, если пациент вовремя обратился к врачу и незамедлительно начал лечение, можно устранить отек с помощью медикаментозных средств. Параллельно обязательно пролечивается основное заболевание, ставшее причиной скопления жидкости;
- лазерная терапия – если поражения достаточно обширны и лечение лекарственными препаратами ожидаемого терапевтического эффекта не дает, выполняется лазерная коагуляция пораженных сосудов. Все сосуды, через стенки которых жидкость проникает в сетчатку, спаиваются между собой. При этом крайне важно не затронуть центральную часть макулы – это приведет к необратимому ухудшению зрения;
- хирургическая операция – радикальный метод применяются только при обширных, тяжелых поражениях сетчатки и стекловидного тела. В этом случае начинать лечение медикаментозными средствами или применять лазер не имеет смысла. Стекловидное тело полностью удаляется, после чего проводится имплантация искусственного органа зрения.
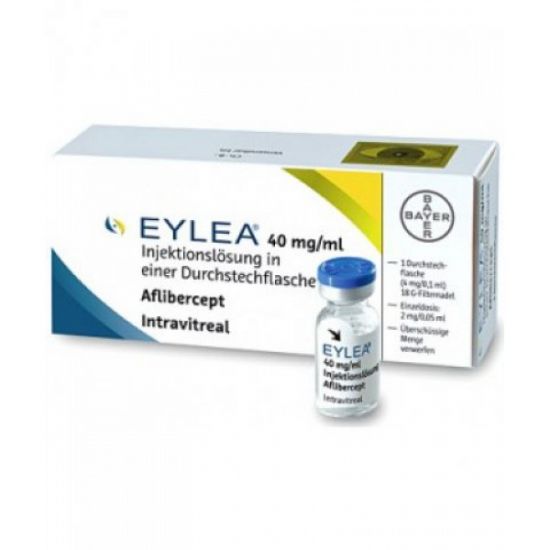
Айлия – наиболее популярный на сегодняшний день препарат, применяемый во всем мире для консервативного лечения диабетической ретинопатии с отеком макулы
Лечение патологии народными средствами по естественным причинам нецелесообразно. Хотя многие пациенты предпочитают именно такие методы и утверждают, что благодаря их применению получили лучший результат, чем при использовании только аптечных медикаментозных средств.
Важно! Если при обследовании выявлен отек желтого тела, пациент должен понимать, что даже хирургическое удаление пораженного органа не означает окончание лечения. Макулярная отечность – лишь симптом патологии, зачастую несвязанной напрямую со зрительным аппаратом. Чтобы восстановить его функции и не допустить серьезных последствий, нужно пролечить основное заболевание.
Резюме: макулярный отек сетчатки глаза – распространенное в офтальмологии явление, обычно возникающее на фоне заболеваний глаз или других органов. Отечность макулы становится причиной нарушения остроты, четкости зрения и восприятия цветов. Скопление жидкости провоцирует воспаление и атрофирование тканей сетчатки, при отсутствии лечения вероятны полная утрата центрального зрения.Но если вовремя принять меры, с отеком можно справиться за несколько недель и полностью восстановить качество зрения.