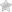Содержание
С возрастом организм человека и его функции неизбежно изменяются. Обменные процессы становятся медленнее, регенерация клеток проходит все менее интенсивно. Это естественные явления, но нередко именно они становятся причиной развития различных патологий. Макулодистрофия глаза – возрастное офтальмологическое заболевание, при котором поражается фронтальная часть сетчатки глаза, вследствие чего страдает центральное зрение. Вызывается склеротическими изменениями желтого пятна (макулы) у людей преклонного возраста. Патология плохо поддается лечению и может привести к частичной или полной утрате центрального зрения. При этом периферическое часто остается без изменений, поэтому полная слепота не наступает.
Для информации: макулярная дегенерация обоих глаз может развиваться очень быстро, буквально за 2–3 месяца. Но чаще болезнь прогрессирует медленно и имеет хронический характер. В группу риска попадают люди старше 50 лет. Но в последнее время отмечается тенденция к «омоложению» патологии. Причинами является несбалансированное питание, неправильный образ жизни, агрессивное воздействие внешних факторов и генетическая предрасположенность. С учетом того, что полностью вылечить макулопатию и восстановить работоспособность пациента невозможно, она становится одной из самых серьезных проблем в современной офтальмологии.
Разновидности и признаки
Макулярная дистрофия проявляется по-разному в зависимости от того, какая форма патологии развивается. Офтальмологи выделяют две основных:
- сухая (диагностируется в 90% случаев заболеваний);
- влажная.
Симптомы сухой макулодистрофии в большинстве случаев замечаются с большим опозданием, когда патология переходит на прогрессирующую стадию. Обусловлено это тем, что при такой форме поражается вначале один глаз, при этом изменения зрения почти неощутимы. Вызывается сухая ВМД или истончением макулы по причине возраста пациента, или отложением плотных полимерных структур, что приводит к атрофии тканей сетчатки. Нередко оба фактора сочетаются.
Искажение зрительной картинки, «слепое пятно» в центре, блеклость цветов – характерные признаки прогрессирующей макулопатии
Сначала человек начинает испытывать сложности при выполнении работы с мелкими предметами и деталями, чтении мелкого шрифта. Затем нарушается дальнее зрение, в конце концов, пациенту требуется яркий свет и максимальное приближение предметов к лицу, чтобы выполнить элементарные действия. Примерно в 20% случаев сухой макулодистрофии патология, если ее не лечить, переходит во влажную форму.
При влажной форме патологии острота зрения снижается резко. Отмечаются нарушения восприятия зрительной картинки. Прямые линии кажутся волнистыми, контуры предметов искажены. Влажная форма ВМД лечится намного тяжелее и длительнее, чем сухая. В 90% случаев, несмотря на проводимую терапию, заболевание оканчивается полной утратой центрального зрения. Полная слепота не наступает, так как периферическое зрение не затрагивается, но пациент не может различать форму и цвет предметов, не улавливает мелкие детали. Продолжать трудовую деятельность по понятным причинам человек уже не может.
Симптомы двух форм патологии различны, но есть один общий – она протекает совершенно безболезненно. Основные проявления сухой ВМД:
- пелена перед глазами, затуманивание зрительной картинки;
- затруднения при чтении, особенно при плохом освещении;
- неспособность выполнять мелкую работу;
- затруднения с узнаванием лиц.
Чем больше фоточувствительных клеток разрушается, тем ярче проявляются симптомы заболевания.
Особенность патологии в том, что человек не слепнет полностью, но выполнять привычную работу уже не в состоянии
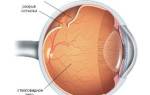
Основной признак влажной формы патологии, как и было сказано выше, – искривление прямых линий. Обусловлено это тем, что жидкость и кровь, изливающиеся во внутренние структуры глаза, приподнимает сетчатку и макулу. При тяжелой форме заболевания человек также теряет восприимчивость цвета.
Почему развивается
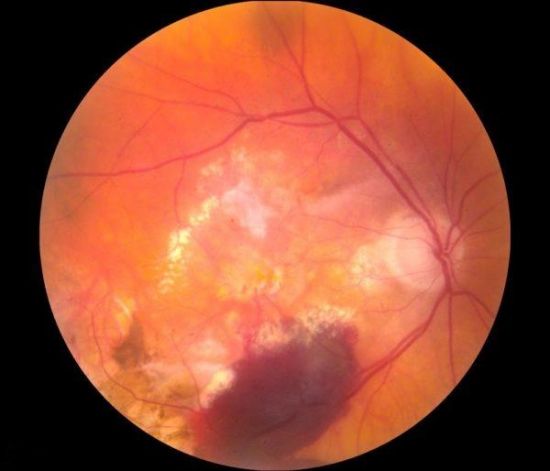
Основные причины возрастной макулярной дегенерации – возрастные изменения кровеносных сосудов, отвечающих за питание тканей сетчатки. В результате развивается кислородное голодание клеток, антиокислительные процессы замедляются. Это приводит к скоплению свободных радикалов и других активных форм активного кислорода, что дополнительно ускоряет дегенеративные процессы в макуле. Под воздействием света и кислорода на поверхности макулы образовываются нерасщепляемые структуры полимеров – желтоватые пятна, в медицине именуемые друзы.
Друзы и кровоизлияния дефектных сосудов – физиологические причины нарушения зрительных функций при макулодистрофии глаза
Именно друзы становятся причиной появления так называемого слепого пятна на зрительной картинке. Кроме того, они мешают поступлению к здоровым клеткам питательных веществ. По мере прогрессирования макулярной дегенерации сетчатки глаза окружающие друзы ткани атрофируются. Чтобы компенсировать это, организм начинает формировать новые патологические сосуды с дефектными, истонченными стенками, склонными к разрывам и кровоизлияниям в желтое пятно и прилегающие структуры. Затем происходит рубцевание, в процессе которого поражаются фоторецепторы. Остаточные спайки на макуле могут стать причиной полной утраты центрального зрения.
Главным провоцирующим фактором данного процесса является возраст и естественный износ сосудов. Но есть и другие факторы, которые ускоряют развитие патологии, к ним относятся
- курение и алкоголь – вредные привычки крайне негативно сказываются на состоянии сосудов и кровообращении;
- несбалансированное питание – меню с преобладанием жирной, жареной, острой пищи, фастфуда, кондитерских изделий и сладостей приводит к повышению уровня холестерина и глюкозы в плазме крови, что также провоцирует ранний износ сосудов и нарушение обменных процессов;
- расовая принадлежность – установлено, что ВМД чаще диагностируется у светлокожих людей европейских рас, чем у темнокожих афроамериканцев и азиатов. Объяснить это явление ученые пока не могут;
- пол – женщины зрелого возраста страдают от поражения сетчатки чаще, чем мужчины-сверстники;
- генетическая предрасположенность – если в семье были родственники, страдающие макулопатией, риск ее развития у детей или внуков возрастает в несколько раз.
Светлокожие и светлоглазые женщины-европейки в возрасте 45 лет и старше наиболее часто подвергаются дистрофическим изменениям сетчатки, ученые научно объяснить этот факт пока не могут
Важно: почти все перечисленные выше причины являются предположительными и не имеют последовательных обоснований. Различные методы исследований давали противоречивые результаты, как отмечает Академия офтальмологии США. Единственными подтвержденными факторами, влияющими на развитие макулодистрофии, являются возрастные изменения и табакокурение.
Как диагностировать
Лечение макулодистрофии сетчатки глаза определяется формой заболевания и степенью поражений. Чтобы установить их, потребуется провести тщательную диагностику. Вначале врач исследует сетчатку и глазное дно, проведет подробный опрос. При выявлении типичных признаков дистрофических изменений макулы могут применяться такие дополнительные диагностические мероприятия:
- Флуоресцентная ангиография. Благодаря этой процедуре врач сможет определить количество сосудов, их размеры и расположение, а также принять решение о целесообразности проведения лазерной терапии для устранения проницаемости сосудистых стенок и кровоизлияний.
- Индицианин зеленая ангиография. Суть этого метода заключается в введении внутривенно специальных красителей, проникающих вместе с кровотоком в сетчатку глаза. После этого сетчатка глаза фотографируется при инфракрасном освещении. Эта процедура необходима, если предыдущая методика не смогла выявить признаки и форму макулодистрофии.
- Оптическая когерентная томография. Этот неинвазивный метод диагностики позволяет получить изображение поперечного среза сетчатки. Данная информация помогает установить, насколько глубоко проникают поражения, отечная сетчатка или нет, имеют ли место воспалительные процессы.
- Периметрия – определение полей зрения. С помощью этой процедуры врач может выяснить, какие именно участки сетчатки поражены, утрачены зрительные функции полностью или частично.
- Тест Амслера. Это простейший способ выяснить, поражена ли макула и насколько сильно, использовать его можно и для самостоятельного домашнего тестирования. Тест очень прост: врач закрепляет на вертикальной плоскости лист бумаги, расчерченный в крупную сетку, в центре которой находится точка. Пациент должен внимательно смотреть на точку и постепенно приближаться к сетке. Если по мере приближения какие-либо линии будут казаться волнистыми, изломанными или расплывчатыми, это означает, что сетчатка повреждена. Очень важно точно указать врачу, какие именно участки сетки воспринимаются искаженно, это поможет ему установить степень поражения макулы и определить оптимальные методы лечения.
Во время обследования пациент должен настроиться на максимальное сотрудничество с врачом. Крайне важно предоставить максимально полную и правдивую информацию, чтобы специалист смог поставить корректный диагноз и смог предотвратить утрату зрения и работоспособности.
Методы лечения
Лечение сухой и влажной форм макулодистрофии сетчатки глаза отличается. Сразу же нужно сказать: лечить сухую ВМД на поздней стадии известными на сегодняшний день методами бессмысленно, восстановить утраченное зрение не удастся. Но на стадии развития и прогрессирования можно остановить дистрофические изменения тканей и не допустить ухудшения зрения.
При предрасположенности или начальной стадии патологии важно включить рацион как можно больше витаминов, минералов, антиоксидантов и жирных кислот для укрепления сосудов и поддержания обменных процессов
Лечение сухой формы макулопатии построено, скорее, на профилактических мерах, не исключается терапия народными средствами. Основная цель:
- укрепить сосуды;
- восстановить обменные процессы;
- не допустить образования новых друз.
Для этого назначается курс приема витаминно-минеральных комплексов, антиоксидантов, а также рекомендуется лечебная диета и корректировка образа жизни, подразумевающая, прежде всего, абсолютный отказ от курения.
На ранней и промежуточной стадии заболевания упор делается на витамины А, Е, С, медь и цинк. В ежедневном рационе обязательно должны быть продукты, содержащие эти микроэлементы, дополнительно принимаются аптечные витаминно-минеральные комплексы, в составе которых есть бета-картон, фолиевая кислота, витамин В6 и В12. У некоторых пациентов отмечались улучшения после курса лечения глазными каплями, содержащими лютеин и приема жирных кислот Омега-3 в виде биологически активных добавок.
Лечить влажную форму макулодистрофии сетчатки витаминными препаратами и народными средствами не имеет смысла. Они могут использоваться как дополнительные методы, но основное лечение подразумевает:
- лазерную терапию;
- фотодинамическую терапию;
- внутриглазное введение лекарственных препаратов.
Для внутриглазных инъекций используются блокаторы фактора роста эндотелия сосудов. При влажной форме патологии уровень специфического фактора роста становится аномально высоким, что способствует патологическому разрастанию дефектных сосудов. На сегодняшний день существует ряд веществ, которые блокируют специфический фактор и останавливают развитие болезни. Препаратами первой линии являются:
- пегаптаниб,
- ранибизумаб,
- бевацизумаб,
- афлиберцеп.
Перечисленные лекарственные средства дают ощутимый эффект практически сразу же. Исследования подтвердили купирование патологического процесса и улучшение зрения у 95% пациентов, регулярно получавших один из данных препаратов на протяжении двух лет с кратностью раз в месяц. Тем не менее этот метод имеет ряд недостатков:
- Интроветриальный способ введения средства, то есть непосредственно в стекловидное тело, что достаточно неприятно и болезненно, чревато инфицированием тканей.
- Необходимость регулярно повторять процедуру, в случае прекращения инъекций патологический процесс возобновляется.
- Высокая стоимость препаратов.
Лазерная терапия была единственным относительно эффективным методом лечения ВМД до того, как ввели внутриглазные инъекции. Заключается лечение в разрушении дефектных сосудов лазерным лучом строго дозированной интенсивности. Процедура безболезненна и не требует длительного восстановления. Однако она не излечивает полностью патологию, спустя несколько лет процесс может возобновиться. Кроме того, при воздействии лазером на сетчатку высок риск нарушения зрительных функций.
Наиболее эффективным методом себя зарекомендовало комплексное лечение патологии с применением лазерного воздействия и фотосенсибилизирующих препаратов
Фотодинамическия терапия подразумевает одновременное применение лекарственных препаратов и лазерной терапии. Вначале внутривенно вводится фотосенсибилизирующий препарат, чтобы не допустить повреждения здоровых, нормально функционирующих тканей при лазерном воздействии. Используются вертепрофин и фтолон. Эти вещества должны накопиться в кровеносных сосудах в определенной концентрации. Когда она будет достигнута, органы зрения подвергаются воздействию лазерного луча. Происходит высвобождение свободных радикалов и разрушение патологических кровеносных сосудов, результат – замедление ухудшения зрения, а в отдельных случаях даже его частичное восстановление.
Исследования показали, что у 16% пациентов на протяжении двух лет после курса лечения таким методом улучшение зрения на одну и более строк по таблице Сивцева, у 53% отмечалось снижение остроты зрения не более чем на 15%. По истечении пяти лет после курса фотодинамической терапии, более чем у половины пациентов ухудшение зрения возобновлялось.
Меры профилактики
Поскольку развитие макулодистрофии обусловлено, прежде всего, естественным старением организма, вылечить полностью это заболевание невозможно. Но можно предотвратить или замедлить его развитие. Людям, попадающим в группу риска, рекомендуется помнить о таких простых профилактических мерах:
- Отказ от курения и алкоголя.
- Сбалансированное питание, включающее полезные для глаз и сосудов продукты. В приоритете рыба морских сортов, содержащая жирные кислоты Омега-3, брокколи, шпинат, морковь, черника, черная смородина, ежевика, как источники необходимых витаминов и минералов.
- Защита органов зрения от ультрафиолетового излучения с помощью темных очков или головных уборов с широкими полями и козырьком.
- Прием поливитаминных комплексов, содержащих фолиевую кислоту, витамины В6 и В12, цинк и медь.
- Регулярное обследование у офтальмолога – при наличии двух и более факторов риска необходимо проходить профосмотр каждые шесть месяцев.
Специально разработанные витаминные комплексы для профилактики старческих изменений глазных структур помогут сохранить зрение лишь в том случае, если начинать их принимать до первых симптомов патологии
Если нет времени или возможности посещать кабинет окулиста, можно в домашних условиях время от времени проводить тест Амслера. Это один из наиболее доступных и эффективных способов выявить поражения сетчатки глаза. При обнаружении подозрительных симптомов следует как можно раньше обратиться к врачу, пройти полноценное обследование и при необходимости немедленно начать адекватное лечение.
Резюме: Макулодистрофия сетчатки глаза – достаточно распространенная патология, характерная для людей пожилого возраста, но может также диагностироваться и у людей 35–45 лет. При данной патологии поражается макула – центральный участок сетчатки, – что при отсутствии лечения приводит к частичной или полной утрате центрального зрения. Пациент с трудом различает контуры предметов даже на небольшом расстоянии, не может выполнять работу с мелкими предметами, читать и писать. Периферическое зрение не нарушается, поэтому полная слепота не наступает. Эффективного лечения макулодистрофии на сегодняшний день не существует. Применяемые методики позволяют остановить и замедлить процесс (около 90%), иногда незначительно улучшить зрение на некоторое время (16%). Но в итоге процесс возобновляется и неизбежно приводит к постепенному ухудшению остроты и качества зрения. Единственный способ сохранить здоровье и функции органов зрения – меры профилактики.